Si estás tomando un antidepresivo de la clase de los SSRI, es vital que sepas que no todos los medicamentos o suplementos son seguros de combinar con él. El riesgo de desarrollar un síndrome serotinérgico -una condición potencialmente mortal- aumenta dramáticamente cuando se mezclan ciertos fármacos. Aunque los SSRI son uno de los tratamientos más comunes para la depresión y la ansiedad, su uso en combinación con otros agentes serotonérgicos puede desencadenar una reacción en cadena en tu sistema nervioso central. Y lo peor es que muchos ni siquiera lo saben.
¿Qué son los SSRI y cómo funcionan?
Los inhibidores selectivos de la recaptación de serotonina (SSRI) son medicamentos diseñados para aumentar los niveles de serotonina en el cerebro. La serotonina es una sustancia química que ayuda a regular el estado de ánimo, el sueño y el apetito. Al bloquear la recaptación de esta molécula en las sinapsis neuronales, los SSRI permiten que más serotonina permanezca disponible para transmitir señales entre células cerebrales. Esto es lo que mejora el ánimo en personas con depresión o trastornos de ansiedad.
Entre los SSRI más usados están el escitalopram (Lexapro), el sertralina (Zoloft), el fluoxetina (Prozac), el paroxetina (Paxil) y el citalopram (Celexa). Según datos de 2022, el escitalopram y la sertralina son los más recetados en Estados Unidos. Pero no todos son iguales. La paroxetina, por ejemplo, inhibe el transportador de serotonina hasta en un 95%, lo que la convierte en una de las más potentes. Y la fluoxetina tiene un efecto duradero: su metabolito activo, la norfluoxetina, puede permanecer en tu cuerpo hasta 15 días después de dejar de tomarla.
¿Qué es el síndrome serotinérgico y por qué es peligroso?
El síndrome serotinérgico ocurre cuando hay demasiada serotonina acumulada en tu sistema nervioso central. No es una sobredosis común, sino una reacción tóxica causada por la combinación de medicamentos que aumentan la serotonina. Puede aparecer en cuestión de horas, y sus síntomas van desde leves hasta mortales.
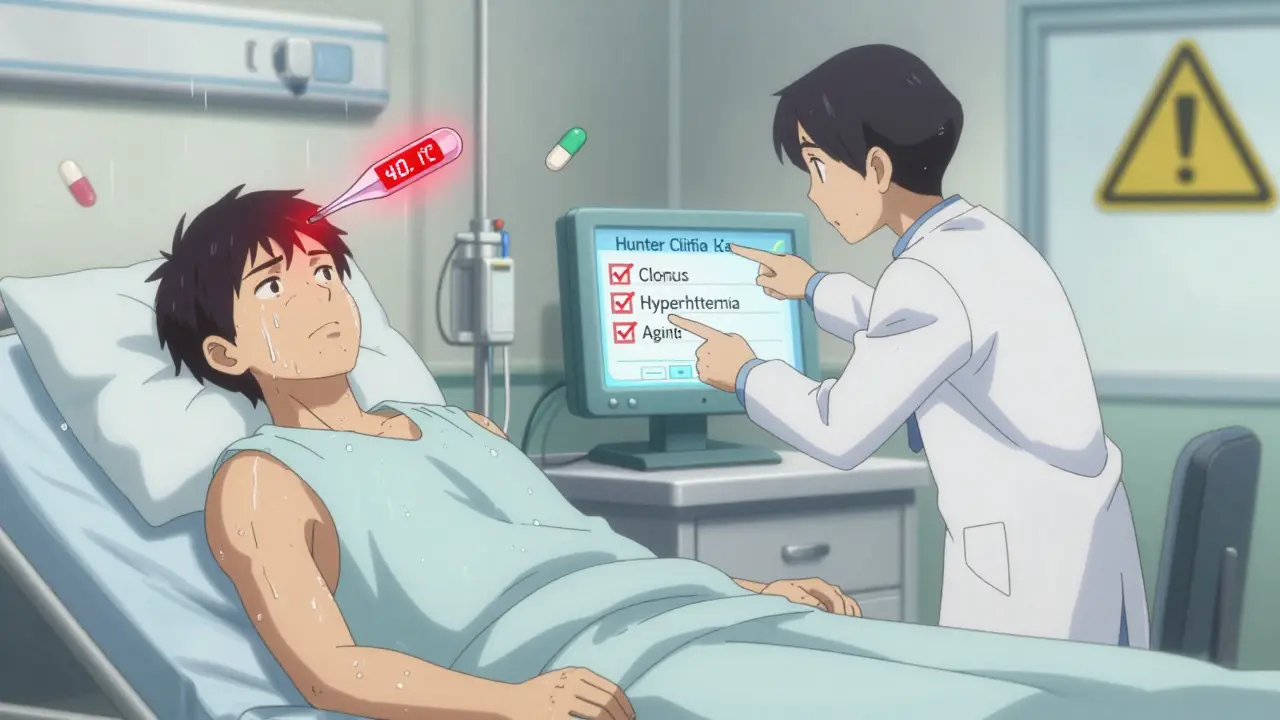
Los criterios de Hunter, que son la referencia clínica actual, establecen que se diagnostica si tienes al menos uno de estos signos: movimientos involuntarios musculares (clonus espontáneo o inducido), fiebre superior a 38 °C, rigidez muscular, sudoración excesiva, agitación o confusión repentina. En casos graves, puedes desarrollar taquicardia, presión arterial inestable, convulsiones o incluso perder la conciencia. El riesgo de muerte aumenta si no se detecta a tiempo.
Según un estudio publicado en el Journal of Clinical Psychopharmacology en 2020, la incidencia es de entre 0,5 y 1,5 casos por cada 1.000 personas que toman SSRI al año. Pero muchos casos pasan desapercibidos. Los síntomas se confunden con infecciones, ansiedad o efectos secundarios comunes. Por eso, el 68% de los 1.847 casos reportados en la base de datos de la FDA entre 2018 y 2022 involucraban combinaciones de medicamentos.
Las combinaciones más peligrosas
No todos los medicamentos que se combinan con SSRI son igual de riesgosos. Algunos son tan peligrosos que se consideran contraindicados absolutos.
- MAOIs (inhibidores de la monoaminooxidasa): Estos antidepresivos antiguos, como la fenelzina o la selegilina, son los más peligrosos. Combinarlos con SSRI puede provocar una reacción fatal. La tasa de mortalidad puede llegar al 30-50%. Por eso, se requiere un periodo de limpieza de al menos 2 semanas, y hasta 5 semanas si se está usando fluoxetina.
- Opioides de alto riesgo: El tramadol, la pethidina y el dextrometorfano son opioides que también aumentan la serotonina. Un estudio de 2023 encontró que su combinación con SSRI multiplica el riesgo por 4,7 veces. Muchos pacientes toman tramadol para el dolor crónico sin saber que es tan peligroso. Un usuario de Reddit describió cómo desarrolló fiebre de 40,1 °C y movimientos involuntarios en las piernas solo 12 horas después de tomar su primera pastilla de tramadol junto con sertralina.
- Linezolid: Este antibiótico, usado para infecciones resistentes, también inhibe la monoaminooxidasa. Aunque es raro, un estudio de 2022 en JAMA Network Open encontró que los pacientes mayores de 65 años que tomaron linezolid con antidepresivos tuvieron un riesgo 2,79 veces mayor de síndrome serotinérgico.
- Suplementos herbales: La hierba de San Juan (St. John’s wort) es uno de los suplementos más populares para la depresión leve. Pero combinarla con SSRI es como encender un fósforo junto a la gasolina. Usuarios en foros como Drugs.com han reportado temblores incontrolables y confusión tras solo tres días de combinación.
- SNRIs y otros antidepresivos: Combinar SSRI con SNRIs como venlafaxina o duloxetina aumenta el riesgo 3,2 veces. Incluso el mirtazapina o la trazodona -aunque no son clásicos SSRI- pueden contribuir al exceso de serotonina.
En contraste, opioides como la morfina, la codeína, la oxicodona y la buprenorfina no muestran un aumento significativo de riesgo. Por eso, las guías clínicas de la CDC en 2024 recomiendan preferir estos medicamentos en pacientes que ya toman SSRI.
¿Quiénes están en mayor riesgo?
No es solo una cuestión de qué medicamentos tomas, sino también de quién eres.
- Personas mayores de 65 años: El 21,5% de los adultos mayores en EE.UU. toman SSRI, y el 18,3% usan opioides para el dolor crónico. Muchos toman cinco o más medicamentos diarios. Según el Dr. David Juurlink, esto crea una "tormenta perfecta".
- Personas con variantes genéticas: Un estudio de la Universidad de California en San Francisco (2023) encontró que quienes tienen una mutación en el gen CYP2D6 (metabolizadores deficientes) tienen un riesgo 2,4 veces mayor de síndrome serotinérgico al combinar SSRI con tramadol.
- Pacientes con cambios recientes en su tratamiento: El riesgo se dispara en las primeras semanas de iniciar un SSRI, aumentar la dosis, o añadir otro fármaco. No es raro que un médico recete un analgésico sin saber que el paciente ya toma antidepresivo.
¿Qué puedes hacer para protegerte?
La clave está en la prevención. Aquí tienes acciones concretas que puedes tomar:
- Revisa todos tus medicamentos con tu farmacéutico. No solo los recetados, sino también los suplementos, los medicamentos de venta libre y los remedios herbales. Un estudio de 2023 mostró que la intervención de farmacéuticos redujo los eventos de riesgo en un 47%.
- Conoce los "5 S": El Centro Clínico de Cleveland recomienda vigilar: Shivering (temblores), Sweating (sudoración), Stiffness (rigidez muscular), Seizures (convulsiones -rara-) y Sudden confusion (confusión repentina). Si aparecen dos o más, busca ayuda inmediata.
- Informa a todos tus médicos. Si vas a un dentista, un cirujano o un especialista en dolor, asegúrate de decirles que tomas un SSRI. Muchos no lo consideran relevante hasta que es demasiado tarde.
- Evita automedicarte con suplementos. La hierba de San Juan, el triptófano, la 5-HTP y otros productos naturales que aumentan la serotonina son invisibles en los registros médicos, pero igual de peligrosos.
- Siempre espera el periodo de limpieza. Si vas a cambiar de antidepresivo, no lo hagas sin el periodo de espera adecuado. Con fluoxetina, son 5 semanas. Con otros, 2 semanas.

El futuro: alertas digitales y pruebas diagnósticas
La industria está reaccionando. En 2024, la FDA obligará a todos los sistemas de prescripción electrónica en EE.UU. a incluir alertas automáticas cuando se intenten recetar combinaciones de alto riesgo. Ya se ha visto que sistemas como Epic redujeron los casos de combinaciones peligrosas en un 32% en 200 hospitales.
Y en 2026, podría estar disponible una prueba de sangre llamada SerotoninQuant, que medirá directamente los niveles de serotonina en el líquido cefalorraquídeo. Aunque aún está en fase 3 de ensayos, promete convertir el diagnóstico de síndrome serotinérgico de una sospecha clínica en una confirmación objetiva.
¿Y qué pasa si ya lo he combinado?
No entres en pánico, pero tampoco ignores los síntomas. Si estás tomando un SSRI y has añadido recientemente un medicamento nuevo, observa tu cuerpo. ¿Has tenido sudoración inusual? ¿Te sientes más agitado de lo normal? ¿Tienes rigidez en los músculos? Si la respuesta es sí, acude a urgencias. No esperes a que empeore. El tratamiento es simple: suspender los fármacos implicados, dar soporte sintomático y, en casos graves, administrar un antagónico de la serotonina como la citriptina.
Recuerda: los SSRI salvan vidas. Pero su seguridad depende de tu conocimiento. No asumas que "todo lo que receta un médico es seguro". La medicina moderna es compleja, y tú eres el último eslabón en la cadena de prevención.
¿Puedo tomar ibuprofeno o paracetamol con un SSRI?
Sí, el ibuprofeno y el paracetamol son seguros en dosis habituales. No aumentan la serotonina ni interfieren con los SSRI. Pero evita el tramadol, el dextrometorfano o cualquier medicamento para la tos que contenga estos componentes. Siempre revisa el nombre de los ingredientes activos en los envases.
¿El alcohol es peligroso con los SSRI?
El alcohol no causa síndrome serotinérgico, pero puede empeorar los efectos secundarios de los SSRI como la somnolencia, la confusión o la pérdida de coordinación. Además, puede empeorar la depresión a largo plazo. Se recomienda evitarlo o limitarlo a cantidades muy moderadas.
¿Es seguro tomar SSRI durante el embarazo?
Algunos SSRI, como la sertralina y el escitalopram, se consideran de bajo riesgo durante el embarazo en comparación con otros antidepresivos. Sin embargo, cualquier decisión debe tomarse con un psiquiatra y un obstetra. El riesgo de síndrome serotinérgico neonatal es bajo, pero existe. No se debe suspender el tratamiento sin supervisión médica.
¿Puedo dejar de tomar el SSRI si noto síntomas?
No. Dejar un SSRI de forma abrupta puede causar síndrome de abstinencia, con mareos, ansiedad y trastornos del sueño. Si sospechas síndrome serotinérgico, acude a urgencias. Allí te evaluarán y decidirán si debes suspenderlo, reducirlo o cambiarlo, bajo supervisión médica.
¿Por qué no me avisaron cuando me recetaron el tramadol?
Muchos médicos no tienen plena conciencia de los riesgos de interacciones, especialmente si no son psiquiatras. Además, los sistemas de prescripción antiguos no siempre alertan. Esto no es una excusa, pero explica por qué tantos casos pasan desapercibidos. Tú tienes derecho a preguntar: "¿Este medicamento puede interactuar con mis antidepresivos?"