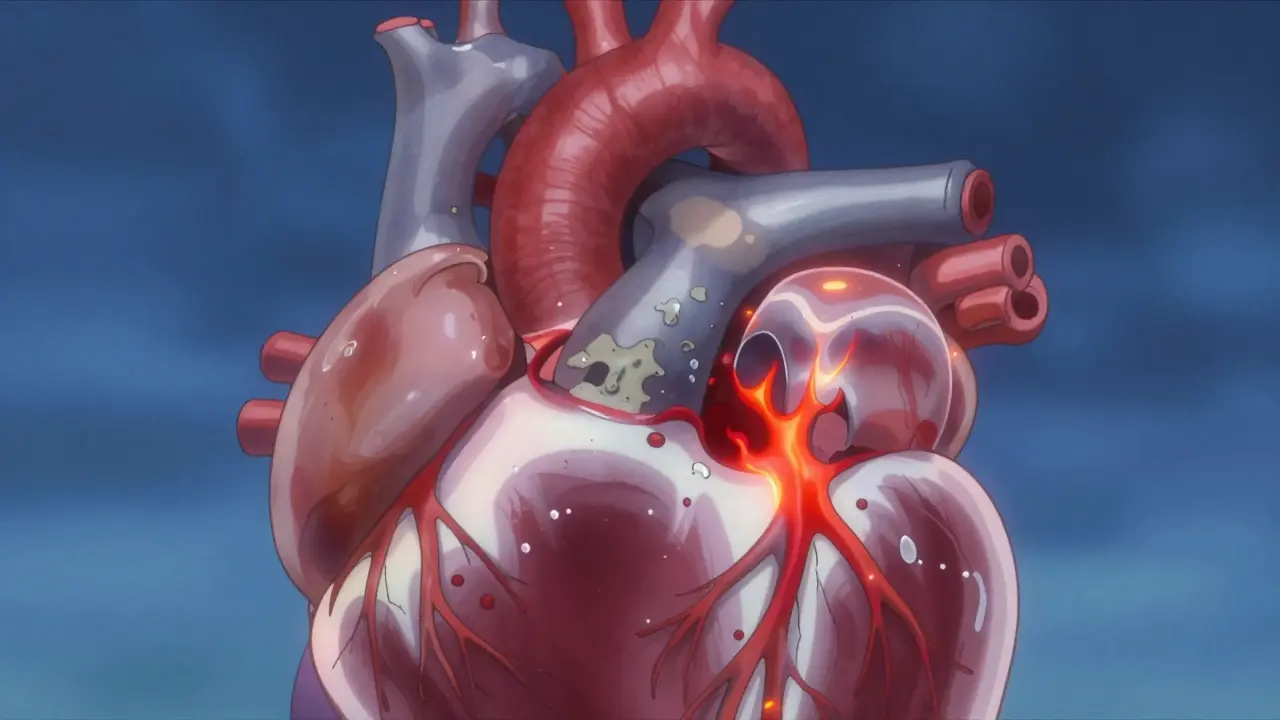
Las válvulas cardíacas son como puertas automáticas que aseguran que la sangre fluya en una sola dirección dentro del corazón. Cuando alguna de ellas se estrecha o no cierra bien, el corazón tiene que esforzarse mucho más, y con el tiempo, eso puede llevar a insuficiencia cardíaca, ritmos anormales o incluso muerte súbita. Hoy en día, más de 8 millones de personas en Estados Unidos viven con una enfermedad valvular significativa, y en personas mayores de 65 años, una de cada cinco tiene estenosis aórtica. Lo más preocupante es que sin tratamiento, solo la mitad de estos pacientes sobrevive cinco años. Pero con una intervención oportuna, esa cifra sube al 85%.
¿Qué es la estenosis y cómo afecta al corazón?
La estenosis ocurre cuando una válvula se vuelve rígida y se estrecha, impidiendo que la sangre pase con normalidad. El caso más común es la estenosis aórtica, donde la válvula que lleva sangre desde el ventrículo izquierdo hacia la aorta se obstruye. Esto fuerza al corazón a bombear con mucha más presión, lo que engrosa el músculo cardíaco y lo desgasta. Se considera grave cuando el área de la válvula es menor a 1,0 cm², la velocidad del flujo supera los 4,0 m/s o la presión diferencial es mayor a 40 mmHg.
En el 70% de los casos, esta condición surge por el calcio que se acumula con la edad, especialmente en personas mayores de 70 años. Pero en pacientes más jóvenes, hasta el 50% de los casos se deben a una válvula aórtica bicuspidal, una malformación congénita que se presenta en 1-2% de la población. La estenosis mitral, aunque menos frecuente, también es crítica: ocurre cuando la válvula entre el atrio y el ventrículo izquierdo se cierra demasiado, dificultando que la sangre llegue al ventrículo. En países en desarrollo, el 80% de estos casos son consecuencia de la fiebre reumática, una enfermedad que ya casi ha desaparecido en Europa pero sigue siendo común en otras regiones.
¿Qué es la regurgitación y por qué es peligrosa?
La regurgitación es lo opuesto: la válvula no cierra bien, y la sangre se devuelve hacia atrás. En la regurgitación aórtica, la sangre oxigenada vuelve desde la aorta al ventrículo izquierdo con cada latido, lo que hace que el corazón se dilate y se fatigue. Los pacientes suelen sentirse sin aliento al hacer esfuerzos, con palpitaciones o fatiga constante. En la regurgitación mitral, la sangre fluye de vuelta hacia el atrio izquierdo, lo que puede causar presión en los pulmones y, con el tiempo, insuficiencia cardíaca.
Hay dos tipos principales: la regurgitación primaria, causada por un daño directo en la válvula (como por endocarditis o degeneración del tejido), y la funcional, que surge porque el corazón está dilatado y la válvula no puede cerrar bien. El ensayo COAPT, publicado en el New England Journal of Medicine, demostró que en casos de regurgitación mitral funcional, el uso del dispositivo MitraClip redujo la muerte en un 32% en comparación con solo medicación. Pero para la regurgitación primaria, la cirugía sigue siendo la mejor opción: hasta el 90% de los pacientes sobreviven 10 años tras el reemplazo, frente al 75% con tratamiento médico solo.
¿Cómo se diferencian los síntomas según la válvula afectada?
No todos los problemas valvulares se sienten igual. La estenosis aórtica suele presentar una triada clásica: dolor en el pecho (en el 54% de los casos), desmayos (33%) y dificultad para respirar por falta de fuerza en el corazón (48%). En cambio, la regurgitación aórtica se manifiesta más con fatiga y palpitaciones, sin necesidad de desmayos.
La estenosis mitral provoca síntomas de congestión pulmonar: dificultad para respirar al acostarse (ortopnea en el 68% de los casos), necesidad de dormir con más almohadas, o despertar por la noche con falta de aire. La regurgitación mitral, en cambio, puede pasar desapercibida durante años. Muchos pacientes solo notan que se cansan más rápido al subir escaleras o al hacer tareas cotidianas. Hasta el 79% reportan fatiga crónica antes de ser diagnosticados.
Un dato clave: el 28% de los pacientes en una encuesta de la Asociación Americana de Cirugía Torácica dijeron que sus médicos les dijeron que «no había nada grave» hasta que los síntomas fueron muy avanzados. Esto subraya la importancia de los ecocardiogramas de seguimiento, especialmente en personas mayores o con antecedentes de fiebre reumática.
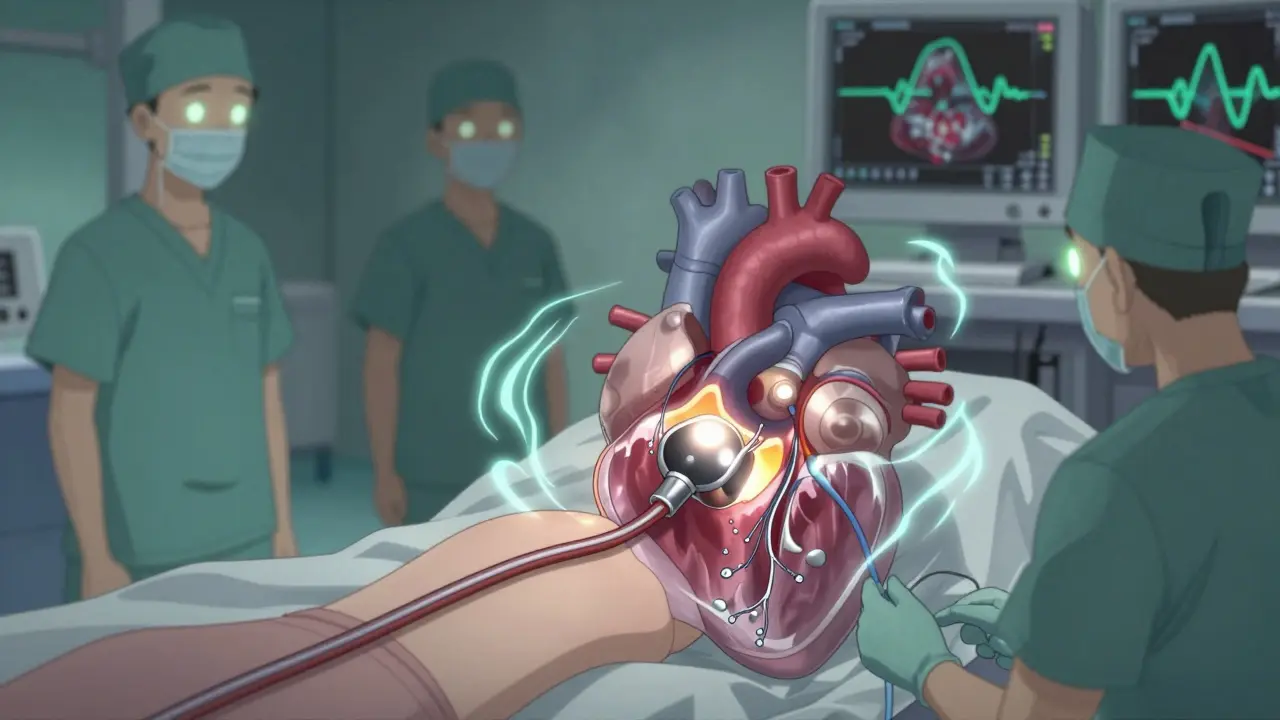
Las opciones quirúrgicas: De la cirugía abierta a los procedimientos mínimamente invasivos
Hace dos décadas, el único tratamiento era la cirugía abierta: abrir el pecho, detener el corazón, reemplazar la válvula y esperar semanas de recuperación. Hoy, la medicina ha cambiado radicalmente.
El reemplazo valvular aórtico por catéter (TAVR) es ahora el tratamiento de primera línea para pacientes mayores de 75 años o con alto riesgo quirúrgico. Según el ensayo PARTNER 3, el TAVR reduce la muerte en un 12,6% en comparación con la cirugía abierta a los cinco años. El procedimiento dura entre 60 y 90 minutos, se hace con anestesia local o sedación, y la mayoría de los pacientes salen del hospital en 2-3 días. En Estados Unidos, ya se realiza en el 65% de los casos en personas mayores de 75, frente al 12% en 2011.
Para la estenosis mitral, la valvuloplastia con balón es una opción eficaz: se introduce un balón inflable por una vena hasta la válvula y se expande para abrir el estrechamiento. El procedimiento dura unos 90 minutos y se hace en hospitalización de 2 días. No es permanente -el 30% de los pacientes necesitan otra intervención en cinco años-, pero es ideal para quienes no pueden someterse a cirugía.
En regurgitación mitral, el MitraClip es una alternativa revolucionaria. Se introduce un pequeño dispositivo por el femoral que agarra los bordes de la válvula y los acerca, reduciendo el flujo hacia atrás. No reemplaza la válvula, pero mejora la función y la supervivencia. Ya se usa en más de 100.000 pacientes en todo el mundo.
Y no solo se trata de válvulas aórticas y mitrales. En marzo de 2023, la FDA aprobó el sistema Evoque para la válvula tricúspide, una de las más olvidadas hasta ahora. Esto abre la puerta a tratar enfermedades que antes se consideraban «demasiado arriesgadas» para intervenir.
¿Cuándo actuar? La clave está en el momento
Una de las mayores confusiones entre pacientes y médicos es cuándo operar. En la estenosis aórtica, la regla es clara: si hay síntomas, no se debe esperar. La supervivencia a dos años cae al 50% si se retrasa la intervención. Pero en pacientes sin síntomas, los expertos recomiendan monitoreo con ecocardiograma cada 6-12 meses. La cirugía se recomienda cuando la presión diferencial supera los 50 mmHg, incluso si el paciente no siente nada.
En regurgitación, la estrategia es distinta. Si el corazón aún funciona bien y no hay dilatación del ventrículo, no se opera. Operar demasiado pronto expone al paciente a riesgos innecesarios. Pero si el ventrículo empieza a dilatarse o la función cardíaca baja, la cirugía se vuelve urgente. El retraso puede causar daño irreversible.
La clave está en un equipo multidisciplinario: cardiólogos intervencionistas, cirujanos, ecografistas y anestesistas trabajan juntos para decidir el mejor camino. Los centros acreditados por la American College of Cardiology deben evaluar al menos 150 casos al año para mantener su certificación.

¿Qué pasa después de la cirugía?
La recuperación depende del tipo de procedimiento. Con TAVR, muchos pacientes notan más energía en 30 días. Con cirugía abierta, el dolor del esternón puede durar hasta 8 semanas, y levantar a los nietos o cargar bolsas pesadas se vuelve un reto.
Si se coloca una válvula mecánica, se necesita anticoagulación de por vida. El INR (índice de coagulación) debe mantenerse entre 2,0 y 3,5, dependiendo de la válvula. Se requieren controles de sangre cada dos semanas al principio, luego mensuales. Muchos pacientes reportan ansiedad por los riesgos de sangrado, pero con seguimiento adecuado, el riesgo es manejable.
Si se usa una válvula biológica (de tejido animal), no se necesita anticoagulación, pero tiene una vida útil limitada. A los 15 años, el 21% de estas válvulas se degradan y necesitan reemplazo. Los nuevos materiales de tejido están prometiendo durar hasta 25 años, lo que podría cambiar la vida de pacientes más jóvenes.
El futuro está en los procedimientos mínimamente invasivos
La tendencia es clara: menos cirugías abiertas, más procedimientos por catéter. En 2023, el 65% de los reemplazos aórticos en EE.UU. fueron con TAVR. Se espera que para 2030, el 80% de todas las intervenciones valvulares sean mínimamente invasivas.
Nuevas tecnologías como el Cardioband (para reforzar el anillo mitral) y el sistema Harpoon (para reparar válvulas sin abrir el pecho) ya están en pruebas clínicas. El ensayo PARTNER 4 confirmó que TAVR es tan seguro como la cirugía incluso en pacientes de 60 a 80 años con bajo riesgo.
El mercado global de dispositivos valvulares pasó de 5.200 millones en 2022 a una proyección de 9.700 millones en 2029. Pero hay una gran desigualdad: en países ricos, se realizan 18 procedimientos por cada 100.000 habitantes al año. En países pobres, apenas 0,2. Eso significa que millones de personas aún mueren por condiciones que hoy son tratables.
La buena noticia es que, con diagnóstico temprano y acceso a tecnología, una enfermedad que antes era una sentencia de muerte se ha convertido en una condición manejable. Una válvula defectuosa ya no significa el fin de la actividad, sino el comienzo de una nueva vida.




